Инсульт
Инсульт. Общие сведения, классификация
Инсульт – острое нарушение коронарного кровообращения. Инсульт определяется как клинический синдром, характеризующийся часто возникающими жалобами или симптомами утраты функций мозга (очаговых и иногда общемозговых), длящимися дольше 24 ч или приводящими к смерти без иной явной причины, кроме сосудистой патологии. Причинами инсульта являются инфаркт головного мозга (ишемический инсульт), первичное внутримозговое кровоизлияние (геморрагический инсульт), внутрижелудочковое кровоизлияние (САК).
Если длительность очаговых неврологических симптомов менее 24 ч, то говорят о транзиторной ишемической атаке (ТИА) или преходящем нарушении мозгового кровообращения.
Сосудистые заболевания головного мозга вышли в России на второе место после кардиоваскулярных заболеваний среди всех причин смерти населения. В России ежегодно происходит более 400 тыс. инсультов, летальность при которых достигает 35 %. Во многом это объясняется недостаточным вниманием к работе по предупреждению инсультов и хронических прогрессирующих сосудистых заболеваний мозга. Хотя 2/3 инсультов происходит у больных старше 60 лет, острые нарушения мозгового кровообращения представляют существенную проблему и для лиц трудоспособного возраста. 
По статистике, острые нарушения мозгового кровообращения среди причин смертности занимают третье место после болезней сердца и онкологических заболеваний и случаются ежегодно у 25 из каждых 10 000 человек. Инсульты условно можно разделить на кровоизлияние в мозг и инфаркт мозга. В первом случае причиной служит разрыв сосуда, во втором – закупорка сосуда тромбом или эмболом, либо спазм сосудистой стенки. Чаще всего инсульты возникают у пожилых людей на фоне повышенных цифр артериального давления, распространенного атеросклероза, сахарного диабета. Однако в последнее время наметилась тенденция к омоложению данной патологии, что связывают с неблагоприятной экологической обстановкой, стрессами, злоупотреблением алкоголем, курением. 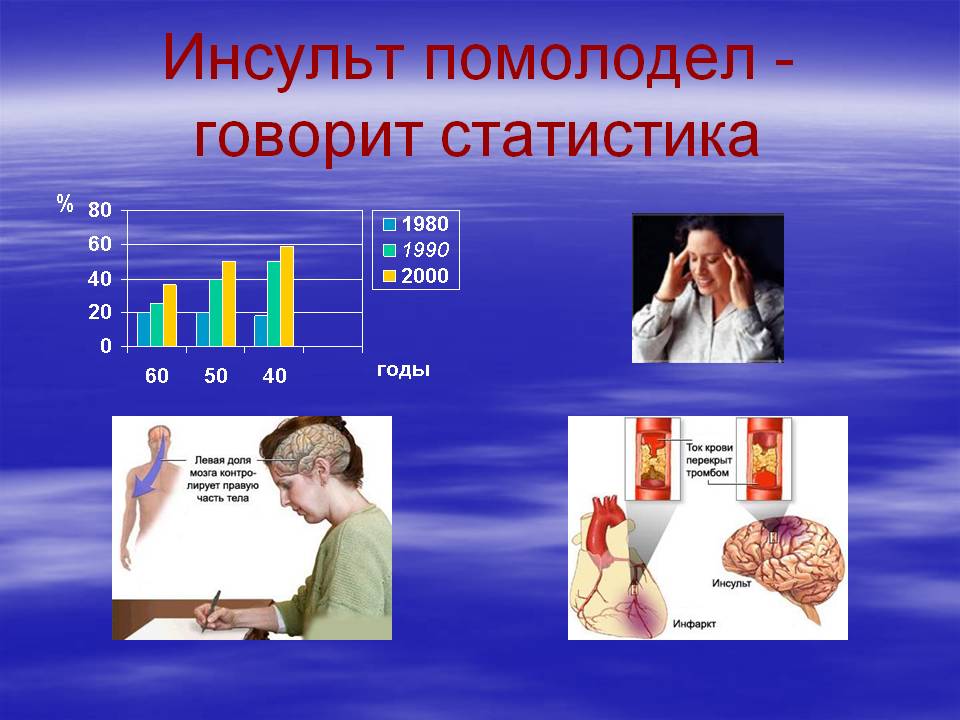
С позиции современного врача, инсульт – это тяжелое и крайне опасное сосудистое поражение центральной нервной системы, вызванное нарушением мозгового кровообращения. Существуют две основные причины этой катастрофы: кровоизлияние в мозг в результате разрыва стенки сосуда (геморрагический инсульт) и закупорка просвета сосуда тромбом или атеросклеротической бляшкой (ишемический инсульт).
Первым упоминанием об инсульте служат описания, сделанные Гиппократом в 460-х годах до н. э., в которых говорится о случае потери сознания в результате заболевания головного мозга.
Памятник Гиппократу на его родном острове Кос
В дальнейшем Гален описал симптомы, которые начинаются с внезапной потери сознания, и обозначил их термином ποπληξία, «удар». С тех пор термин «апоплексия» достаточно прочно и надолго входит в медицину, обозначая при этом как острое нарушение мозгового кровообращения, так и быстро развивающееся кровоизлияние в другие органы (апоплексия яичника,апоплексия надпочечников и др.).

Уильям Гарвей в 1628 году изучил, как движется кровь в организме, и определил функцию сердца как насосную, описав процесс циркуляции крови. Эти знания заложили основу изучения причин возникновения инсульта и роли сосудов в этом процессе.
Значительный вклад в понимание патогенеза инсульта сделал Рудольф Вирхов.

Он предложил термины «тромбоз» и «эмболия». Данные термины до сих пор являются ключевыми в диагностике, лечении и профилактике инсульта. Позднее он также установил, что тромбоз артерий вызывается не воспалением, а жировым перерождением сосудистой стенки, и связал его с атеросклерозом.
Само слово «инсульт» переводится с латыни как «скакать», «прыгать». Фразой «у меня прыгает артериальное давление» никого не удивишь. К сожалению, именно гипертоническая болезнь становится одной из наиболее частых причин геморрагического инсульта. Он развивается стремительно: предметы предстают в красном свете, появляется чувство тошноты, рвота, головная боль усиливается. Затем наступает катастрофа: больной падает, у него пропадает речь, возникает состояние оглушенности, сопровождаемое потерей сознания, вплоть до комы. Кожные покровы лица становятся влажными от пота, горячими на ощупь, багрово-красного цвета, с цианотичным оттенком. Температура тела, вначале пониженная, через 20—24 ч повышается до 37,5—38 °C.
Внешний вид больного, перенесшего инсульт, невольно наводит на мысль о сильном ударе: человек, как правило, лежит на спине, голова и глаза повернуты в одну сторону, рот полуоткрыт. Мускулатура тела и конечностей расслабленная, если попробовать поднять руки больного, то они тут же, как плети, вяло падают вниз. Кожная чувствительность полностью отсутствует, на уколы больной не реагирует.  У молодых людей причиной геморрагического инсульта может стать разрыв врожденной аневризмы – выпячивания в виде мешка истонченной стенки сосуда. Именно аневризма мозгового сосуда стала причиной внезапной смерти замечательного артиста Андрея Миронова, умершего во время спектакля на сцене.
У молодых людей причиной геморрагического инсульта может стать разрыв врожденной аневризмы – выпячивания в виде мешка истонченной стенки сосуда. Именно аневризма мозгового сосуда стала причиной внезапной смерти замечательного артиста Андрея Миронова, умершего во время спектакля на сцене. 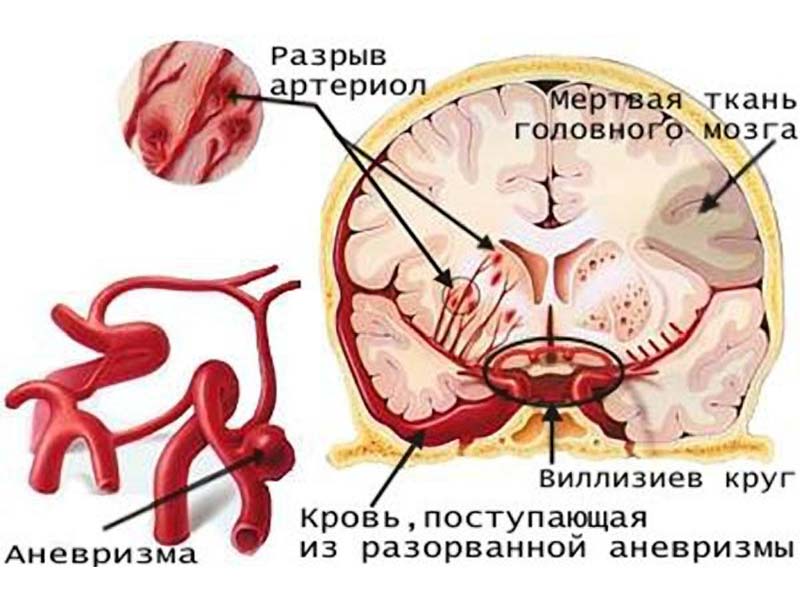 Ишемический инсульт возникает вследствие нарушения кислородного обеспечения нервных клеток, вызванного закупоркой сосуда головного мозга. Его можно рассматривать как острый инфаркт мозга, отличающийся от инфаркта миокарда еще более тяжелым течением и грозными осложнениями.
Ишемический инсульт возникает вследствие нарушения кислородного обеспечения нервных клеток, вызванного закупоркой сосуда головного мозга. Его можно рассматривать как острый инфаркт мозга, отличающийся от инфаркта миокарда еще более тяжелым течением и грозными осложнениями.
Закупорка мозгового сосуда может произойти вследствие проникновения в просвет пузырька (эмбола) жира, попадающего в ток крови в результате перелома длинных трубчатых костей или при полостных операциях у тучных людей. Чаще всего такие эмболы попадают в левое полушарие головного мозга. Постоянные стрессы, переутомление, алкоголь и курение, избыточный вес, колебания сахара в крови – все эти неблагоприятные факторы способны вызвать длительный спазм сосудов головного мозга, также являющийся предвестником ишемического инсульта. 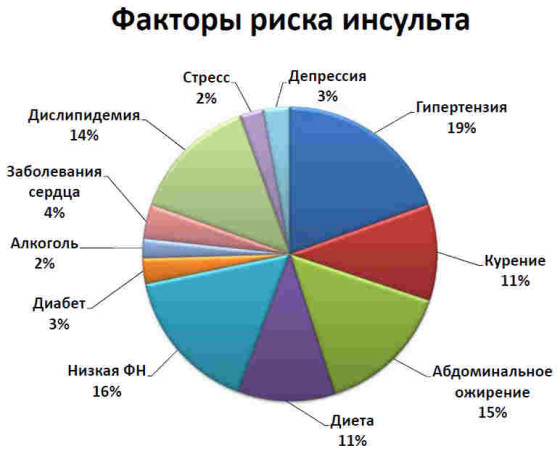
Развитие ишемического инсульта происходит не так бурно, как геморрагического. У больного постепенно начинает нарастать характерная неврологическая симптоматика: возникают головные боли, головокружение, появляются преходящие нарушения походки, изменения кожной и болевой чувствительности – онемение или покалывание конечностей. Такие недомогания могут продолжаться несколько дней. Чаще всего ишемический инсульт – болезнь пожилых людей. 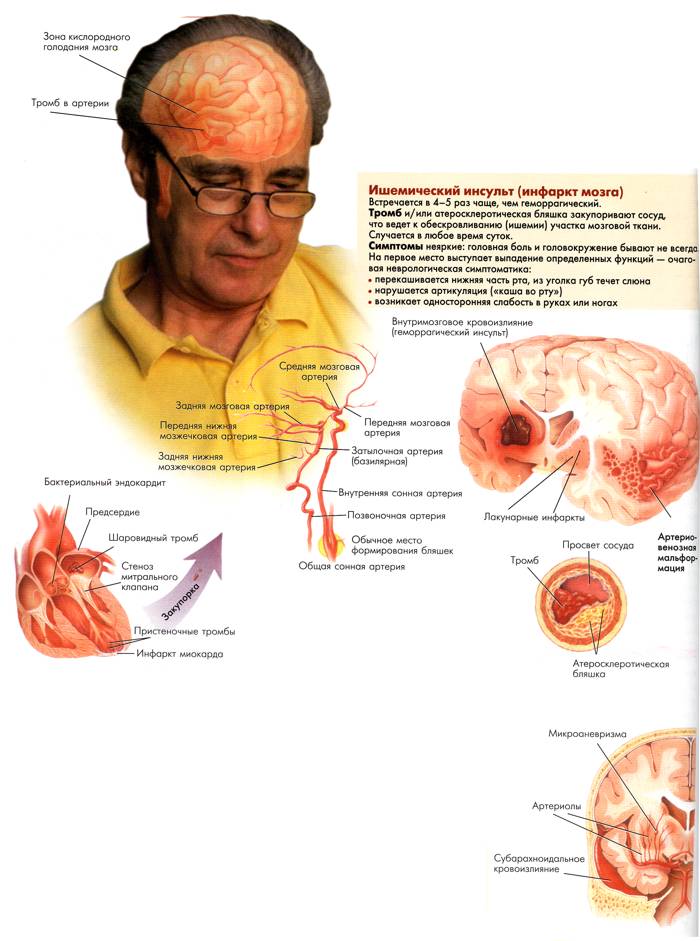
Удар настигает их ночью или под утро. Если ишемия не вызвана эмболом или тромбом, принесенным с током крови, то заболевание протекает относительно мягко: больной может не только не терять сознания, но и достаточно критично относится к своему состоянию и, заметив ухудшение самочувствия, успевает обратиться за помощью к врачу или близким. Во время самого «удара» лицо больного становится бледным, пульс мягким, умеренно учащенным. Вскоре наступает паралич конечностей с правой или левой стороны в зависимости от области поражения мозга. 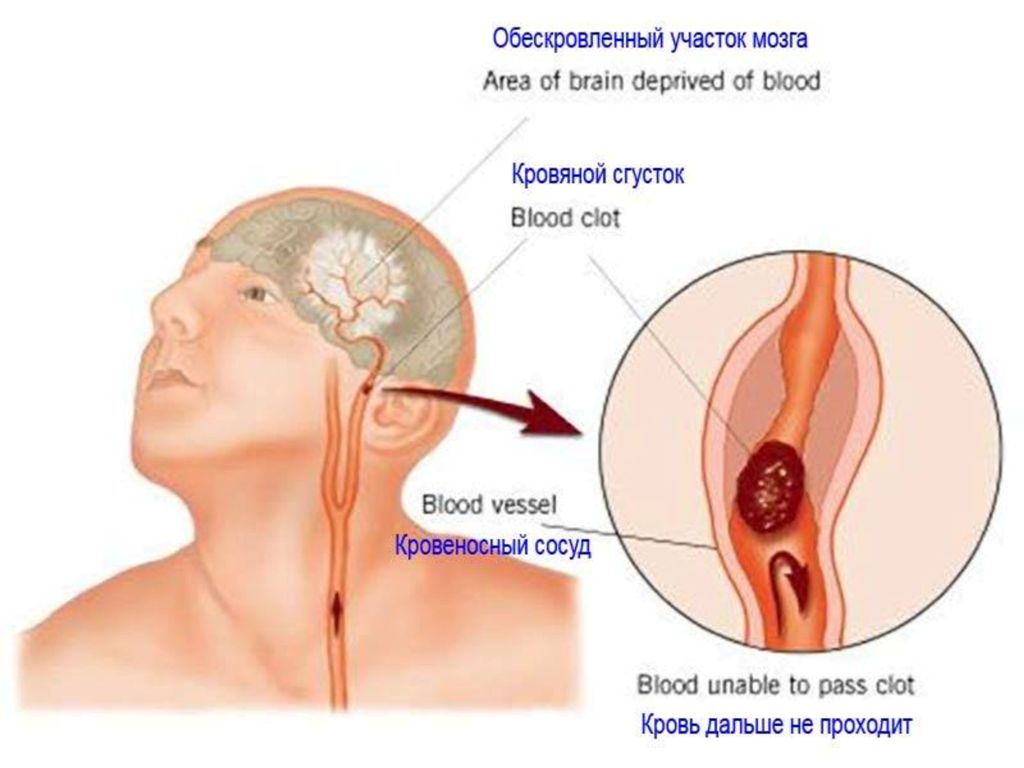
Несмотря на кажущуюся «благопристойность» ишемического инсульта, его последствия также очень тяжелы. Обескровленный участок мозга погибает и уже не может выполнять свои функции, что неминуемо влечет за собой параличи, нарушения речи, памяти, узнавания, координации движений.
Чаще всего инсульт затрагивает лишь какую-то небольшую область головного мозга. Однако последствия в любом случае оказываются невосполнимыми, ведь между всеми клетками головного мозга существуют сложнейшие коммуникационные связи, благодаря которым осуществляется вся высшая нервная деятельность. При локализации патологического очага в центре моторной речи (центре Брока) нарушается устная речь: больной становится или полностью немым, или произносит лишь отдельные слова и простые фразы. При этом понимание чужой речи сохраняется. В случае, если центр Брока пострадал частично, больной начинает говорить скупым стилем почтовых телеграмм, совершенно забывая о глаголах и связках. 
По симптомам, наблюдаемым у каждого конкретного больного, опытный врач может совершенно точно сказать, какой участок головного мозга пострадал от инсульта. В значительной степени это знание позволяет прогнозировать дальнейшее течение заболевания. Клиницисты дают три прогноза: благоприятный, средний и неблагоприятный. В первом случае у больного постепенно восстанавливаются утраченные функции и способности, во втором – течение заболевания осложняется присоединившимися болезнями – пневмонией, сахарным диабетом, расстройствами желудочно-кишечного тракта. При этом состояние пациента периодически то ухудшается, то несколько восстанавливается, курс лечения затягивается на неопределенное время, и на вопросы родственников врачи только разводят руками. Еще хуже третий вариант, когда очаг поражения занимает большую площадь, или у больного наблюдаются повторные удары. Как правило, в таких случаях ничего хорошего ожидать не приходится. Вероятность повторного инсульта весьма велика, причем в 70 % он заканчивается смертью больного. Критическими считают третьи, седьмые и десятые сутки после первого удара. Однако полностью исключить возможность рецидива нельзя еще как минимум год.
Лечить или ухаживать?
Инсульт – заболевание, требующее срочной госпитализации в специализированное неврологическое отделение. На первом этапе больному вводят препараты, улучшающие мозговое кровообращение и стимулирующие метаболические процессы в мозге: эуфиллин, нимотоп, нимодипин, церебролизин, ноотропил. Кроме того, проводится терапия, направленная на стабилизацию артериального давления и сердечной деятельности. 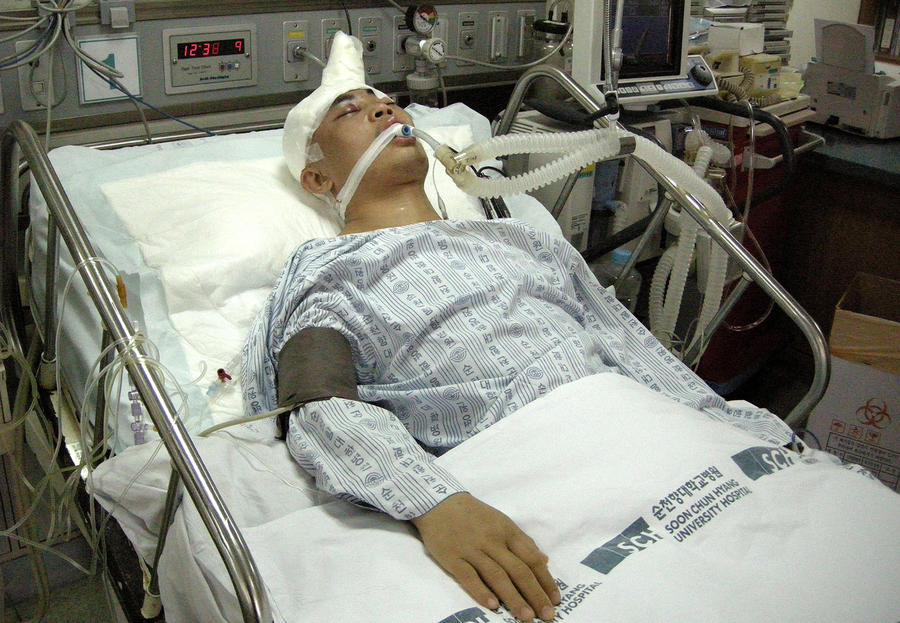
Тактика лечения значительно различается в зависимости от вида инсульта. При геморрагическом инсульте в первую очередь стремятся снизить артериальное давление, уменьшить явления отека мозга. С этой целью вводят гипотензивные средства, мочегонные препараты, эуфиллин, но-шпу. При лечении ишемического инсульта врачи обязательно под контролем за свертываемостью крови применяют антикоагулянты – вещества, способные рассосать образовавшийся тромб или, по крайней мере, предупредить его дальнейший рост.
Ни в коем случае нельзя упускать из внимания вопросы, связанные с общим уходом за больным: проведение тщательных санитарно-гигиенических мероприятий, туалета тела, занятий лечебно-восстановительной гимнастикой.
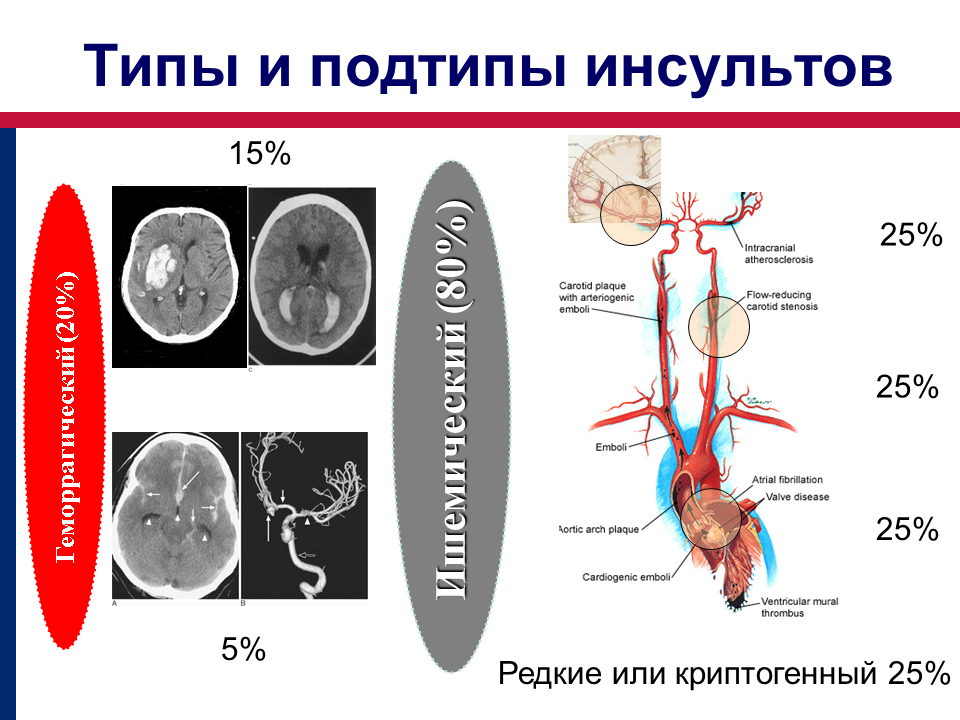
Как говорилось выше существуют два основных вида инсульта: геморрагический, происходящий при разрыве сосудов (кровоизлияние в мозг, под оболочки и в желудочки мозга), и ишемический, происходящий при закупорке сосудов (тромбоз или эмболия мозговых сосудов). 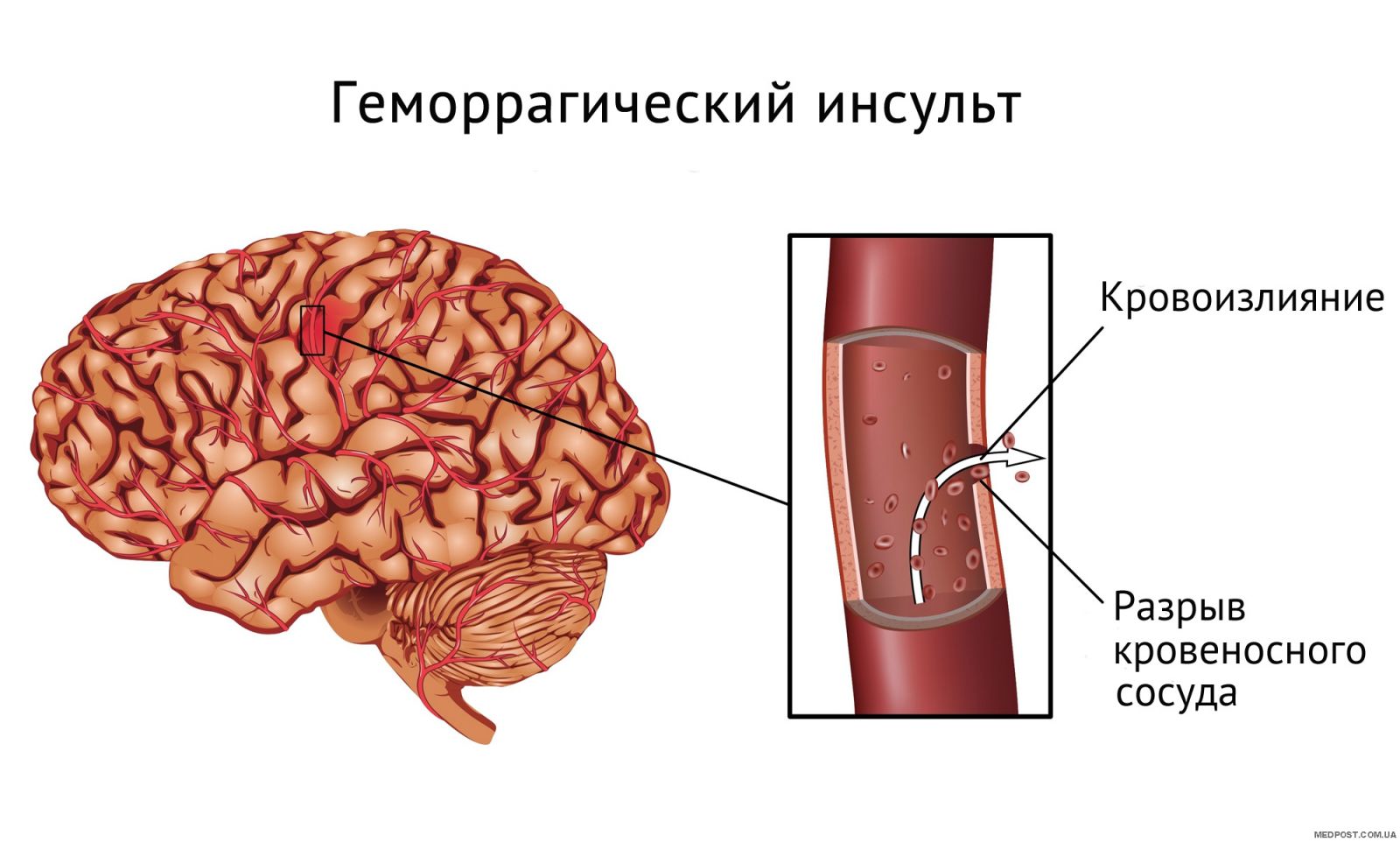
Геморрагический инсульт (более известное название – кровоизлияние в мозг) представляет собой осложнение гипертонической болезни, причем это наиболее острый вид инсульта, являющийся крайним проявлением вызывающих его заболеваний. Как правило, геморрагический инсульт случается у людей с повышенным артериальным давлением, чаще всего на фоне гипертонического криза. Не так редки и случаи разрыва стенки артерии в тех местах, где они чрезмерно тонкие. В этом виноваты аневризмы – врожденные или приобретенные истончения и выпячивания стенок сосудов. Кровеносный сосуд, не выдерживая повышенного давления на стенку, разрывается.
Геморрагический инсульт возникает чаще всего после трудного, напряженного дня. К вечеру появляются сильная головная боль, тошнота, рвота – таковы страшные предвестники удара. Симптомы этого инсульта появляются внезапно и нарастают стремительно. Нарушаются движения, речь, чувствительность. Пульс становится напряженным и редким, повышается температура. Возникает состояние легкой оглушенности, возможна внезапная потеря сознания, вплоть до комы. Наблюдается приток крови к лицу, на лбу выступает пот, человек чувствует удар внутри головы, теряет сознание и падает – это уже сам геморрагический инсульт. Кровь из разорвавшегося сосуда попадает в мозговую ткань. Уже спустя несколько минут она может пропитать и сдавить вещество мозга, что приведет к его отеку и гибели.
С внешней стороны картина геморрагического инсульта выглядит также малопривлекательно: появляется усиленная пульсация сосудов на шее, клокочущее, хриплое, громкое дыхание. Иногда начинается рвота. Порой видно, что глазные яблоки начинают отклоняться в сторону очага поражения. Может случиться паралич верхних и нижних конечностей на стороне, противоположной зоне поражения. При обширном кровоизлиянии начинают непроизвольно двигаться здоровые конечности. .jpg)
Ишемический инсульт, или инфаркт мозга, – это закупорка тромбом артерий, питающих мозг. Чаще всего ишемический инсульт возникает при атеросклерозе, но бывает и при гипертонической болезни, а также мерцательной аритмии. В этом случае сосуд сохраняет целостность стенки, но ток крови по нему прекращается из-за спазма или закупорки тромбом. Тромбы способны закупорить сосуд в любом органе, вызывая инфаркт сердца, почки, мозга и т. д. Закупорка сосуда может произойти и кусочком жировой ткани, попадающей в общий ток крови, например, при переломе длинных трубчатых костей или при полостных операциях у тучных людей. Возможна также и газовая эмболия – закупорка сосудов пузырьками газа, которая может возникнуть при операции на легких. Причем такая «пробка» может добраться до сосудов мозга из любого, даже самого отдаленного уголка организма.
Заботы и стрессы, колебание атмосферного давления и микроклимата, переутомление, вредные привычки (алкоголь и курение), избыточный вес, резкое колебание уровня сахара в крови – эти факторы могут привести к длительному спазму сосудов головного мозга со всеми атрибутами ишемического инсульта.
Последствия ишемического инсульта тоже разрушительны: движение крови в закупоренной артерии прекращается. Обескровленный участок мозга погибает и уже не может выполнять свои функции, что влечет за собой нарушения речи, сознания, координации движений, зрения, чувствительности и параличи. 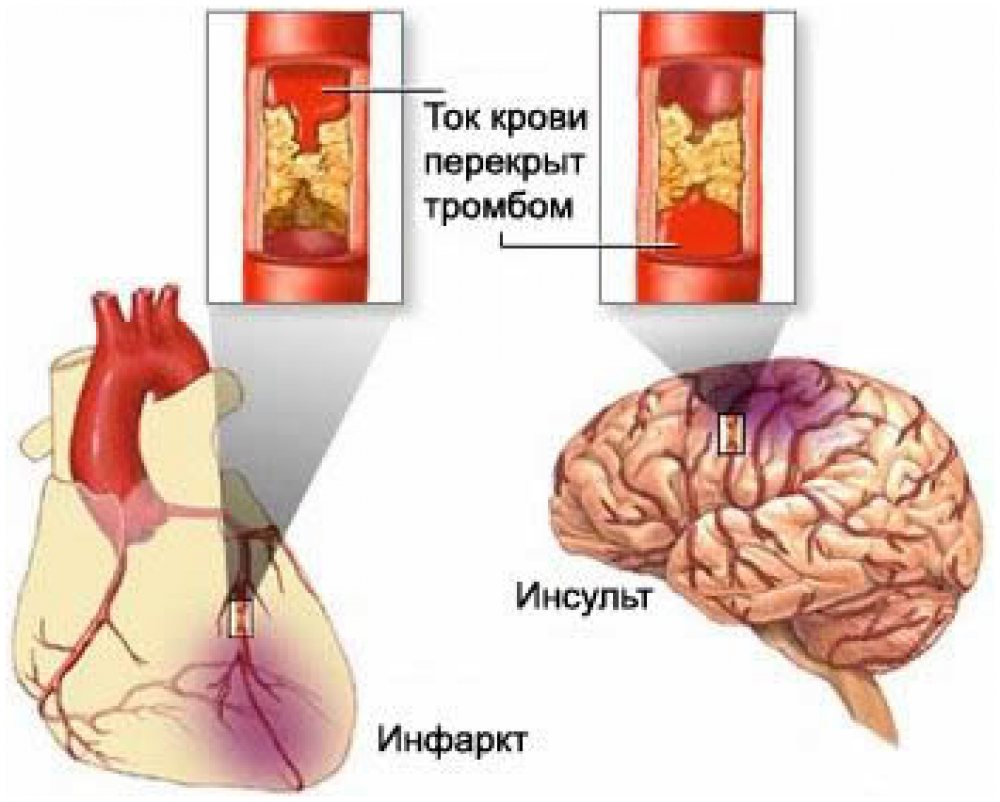
Если нарушение кровообращения затронуло правое полушарие мозга, паралич и нарушения чувствительности возникают в левой половине тела. Когда повреждена левая часть мозга, те же явления наблюдаются в правой половине тела. Самое опасное место локализации инсульта – ствол головного мозга: именно там находятся жизненно важные центры. Стволовой инсульт проявляется чаще всего головокружением, нарушением координации движений, двоением в глазах, тошнотой и многократной рвотой. Отек головного мозга ведет к сдавливанию жизненно важных участков. В случаях, когда не удается справиться с отеком, могут проявиться нарушения дыхания и сердечной деятельности вплоть до их остановки. 
Факторы риска острых нарушений мозгового кровообращения
Факторами риска являются различные клинические, биохимические, поведенческие и другие характеристики, указывающие на повышенную вероятность развития определенного заболевания.
В настоящее время важнейшими факторами риска развития инсульта считаются следующие:
1) генетическая предрасположенность к сосудистым заболеваниям и нарушению церебрального и коронарного кровообращения;
2) повышенное содержание липидов в крови, ожирение;
3) возраст больных. Число больных с инсультом в старших возрастных группах увеличивается. Например, в 80 лет риск ишемического инсульта в 30 раз выше, чем в 50 лет;
4) артериальная гипертония. Риск инсульта у больных с артериальным давлением (АД) более 169/95 мм. рт. ст. возрастает приблизительно в 4 раза по сравнению с лицами, имеющими нормальное давление, а при АД более 200/115 мм. рт. ст. – в 10 раз;
5) заболевания сердца. Наиболее значимым фактором для возникновения ишемического инсульта является фибрилляция предсердий (мерцательная аритмия). У лиц старше 65 лет ее распространенность составляет 5—6 %. Риск ишемического инсульта при этом возрастает в 3—4 раза. Он также повышается при наличии ишемической болезни сердца (в 2 раза), гипертрофии миокарда левого желудочка по данным ЭКГ (в 3 раза), при сердечной недостаточности (в 3—4 раза);
6) транзиторная ишемическая атака (ТИА) является существенным фактором риска как инфаркта мозга, так и инфаркта миокарда. Риск развития ишемического инсульта составляет у больных с ТИА около 4—5 % в год;
7) сахарный диабет. Больные с этим заболеванием чаще имеют нарушения липидного обмена, артериальную гипертонию и различные проявления атеросклероза. В то же время не получено данных, что применение сахароснижающих препаратов у больных сахарным диабетом снижают у них риск развития ишемического инсульта;
8) курение. Увеличивает риск развития инсульта вдвое. Курение ускоряет развитие атеросклероза сонных и коронарных артерий. Прекращение курения приводит через 2—4 года к снижению риска инсульта;
9) оральные контрацептивы. Препараты с содержанием экстрогенов более 50 мг достоверно повышают риск ишемического инсульта. Особенно неблагоприятно сочетание их приема с курением и при повышенном АД;
10) повторяющиеся стрессы и длительное нервно-психическое перенапряжение, недостаточная физическая активность;
11) бессимптомный стеноз сонных артерий. Риск развития инсульта – около 2 % в год. Он существенно увеличивается при стенозе сосуда (более чем на 70 %) и при появлении транзиторных ишемических атак (до 13 % в год).
При сочетании трех и более неблагоприятных факторов предрасположение к инсульту увеличивается. 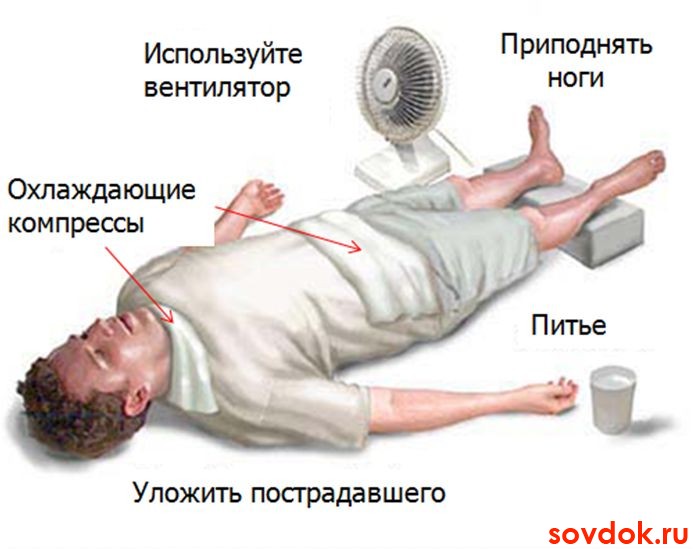
Вероятность заболевания инсультом
Для первичной профилактики мозгового инсульта важно определить, кто находится в группе риска. Это необходимо для того, чтобы скорректировать выявленные факторы риска путем изменения образа жизни и предупреждающим лечением. Важно добиться эффективности принятых мер.
Степень риска возникновения этого заболевания можно выяснить на основании Программы регистра инсульта (г. Москва, 1999 г.):
1) артериальная гипертония I степени (артериальное давление 140—159/90—99 мм. рт. ст:
– нет других факторов риска – низкий риск;
– сердечная аритмия – средний риск;
– стеноз магистральных артерий – высокий риск;
– сердечная аритмия и сахарный диабет – высокий риск;
– сердечная аритмия, стеноз магистральных артерий и сахарный диабет – очень высокий риск;
2) артериальная гипертония II степени (артериальное давление 160—179/100—109 мм. рт. ст.:
– нет других факторов риска – средний риск инсульта;
– сердечная аритмия – высокий риск;
– стеноз магистральных артерий – высокий риск;
– сердечная аритмия и сахарный диабет – высокий риск;
– сердечная аритмия и стеноз магистральных артерий – высокий риск;
– сердечная аритмия, стеноз магистральных артерий и сахарный диабет – очень высокий риск;
3) артериальная гипертония III степени (артериальное давление 180—110 мм. рт. ст.:
– нет других факторов риска – высокий риск инсульта;
– сердечная аритмия – очень высокий риск инсульта;
– стеноз магистральных артерий;
– сердечная аритмия и сахарный диабет – очень высокий риск инсульта;
– сердечная аритмия, стеноз магистральных артерий и сахарный диабет – очень высокий риск.
Если у пациента обнаруживается группа риска, то целесообразно незамедлительно обратиться к врачу и пройти медицинское обследование.
Ниже представлены методы обследования:
1) электрокардиограмма (ЭКГ);
2) эхокардиограмма (ЭХО-кг);
3) рентгенограмма позвоночника и его сосудов;
4) анализ уровня глюкозы и холестерина в крови;
5) контроль цифр артериального давления;
6) дуплексное сканирование (ДС);
7) транскрониальная доплерография (ТКДГ);
8) компьютерная томография (КТ);
9) магнитно-резонансная томография головного мозга (МРТ головного мозга);
10) магнитно-резонансная ангиография.
В зависимости от результатов показаний ЭКГ, ЭХО-кг, рентгенографии позвоночника, лабораторных определений в крови глюкозы и холестерина и контроля за артериальным давлением, врач может назначать последующие методы исследования только при необходимости. Это связано с тем, что последующие методы являются дорогими и делаются пациентам только для установления более точного диагноза. При положительной динамике заболеваний применение дорогих комплексных методов себя не оправдывает, особенно, если диагноз известен достаточно точно.
Все данные приведенных методов исследования в целом покажут состояние сосудов, питающих головной мозг, и степень изменения в самом веществе мозга. Это необходимо и важно знать для того, чтобы определить начальные проявления недостаточности кровообращения и вовремя начать лечение, предупреждающее развитие сосудистого заболевания головного мозга. При локальных проявлениях недостаточности кровообращения сосудистая патология протекает скрыто.
В эту группу входят люди, у которых при повышенной потребности притока крови к мозгу, например, во время напряженной умственной работы в условиях недостатка кислорода или переутомления, компенсация кровотока происходит не полностью. У пациентов при этом возникают головная боль (преимущественно в затылочной, височной или теменной областях головы), головокружение, тяжесть в голове, ощущение дурноты, снижается концентрация внимания и запоминания, беспокоит бессонница. Все симптомы бесследно исчезают после полноценного отдыха. Важно знать, что если на протяжении трех месяцев еженедельно повторяются не менее двух из перечисленных выше симптомов, то стоит обратиться к врачу для исследования.
По назначению врача может быть сделано ультразвуковое исследование магистральных артерий головы и артериального круга мозга. Исследование сосудов позволит вовремя обнаружить объективные признаки их поражения и своевременно начать профилактическое лечение. Ранняя ультразвуковая диагностика особенно ценна для людей с повышенным давлением в сочетании с признаками атеросклероза.
Таким образом, на основании результатов обследований станет ясной степень вероятности мозгового инсульта. Следующий шаг должен быть сделан в направлении первичной профилактики инсульта, чтобы исключить это заболевание из жизни пациента.
Действия при выявлении степени риска инсульта
Если пациент оказался в группе риска инсульта, и, особенно, если степень риска высокая, то это свидетельствует о необходимости срочных мер по первичной профилактике. 
Необходимые меры профилактики
1. Избавиться от вредных привычек как можно быстрее и основательнее и вести здоровый образ жизни – отказаться от табакокурения, снизить или полностью не употреблять алкогольные напитки, преодолеть хронический стресс, состояние депрессии, бездействия и скуки, нормализовать и поддерживать одинаковую массу тела, рационально питаться и сделать адекватной физическую нагрузку.
2. Провести незамедлительное лечение того заболевания, которое является фактором риска инсульта: артериальная гипертония, атеросклероз сосудов и другие проблемы с сердцем, сахарный диабет, повышение уровня холестерина и глюкозы в крови.
3. В ходе курса лечения заболевания (или заболеваний), которое может спровоцировать инсульт, необходим динамический контроль за состоянием здоровья (повторные визиты к врачу и обследования).
Все эти меры обеспечивают хороший прогноз по предупреждению инсульта. Положительный результат профилактики обусловлен способностью организма к саморегуляции. Если блокируются одни кровеносные сосуды, то находятся обходные пути для поступления крови в мозг. Когда одни артерии не пропускают кровь, другие могут расшириться и пропустить кровь в большем объеме (в единицу времени).
Однако возможности такой саморегуляции все-таки ограничены, и поэтому в качестве мер профилактики назначают лекарственную терапию. Для уменьшения вязкости крови врачом может быть назначена так называемая антиагрегатная и антикоагулянтная терапия, которая предотвращает инсульт, связанный с недостатком кровоснабжения. С целью предупреждения сосудистых осложнений возникающих вследствие атеросклероза, универсальным методом является воздействие на систему гемосбора, чтобы улучшить текучесть крови и подавить механизмы усиленной свертываемости. Тем самым улучшаются условия микроциркуляции, и мозг получает больше крови и питательных веществ, чем до лечения.
У пациентов, больных сахарным диабетом, этот вид лечения может иметь противопоказания к применению. Необходимо имеет заключение окулиста с результатом осмотра глазного дна, чтобы обеспечить безопасность антиагрегантной и антикоагулянтной терапии.
Многие водоактивные препараты, которые назначаются для улучшения мозгового кровообращения (кавинтон, трентал, танакан и другие препараты), также обладают в той или иной степени, способностью снижать активность тромбоцитов в крови и улучшать ее текучесть. Лечение водоактивными препаратами нормализуют мозговое кровообращение и служит эффективным методом предупреждения инсульта. Однако только определенные группы лекарств являются антиагрегантами по существу. Их действие сохраняется только при длительном, иногда пожизненном применении. Эффективность препаратов этой группы, с точки зрения предупреждении инсульта, подтверждена научными наблюдениями над большим количеством пациентов.
Аспирин в настоящее время – самый распространенный и дешевый антиагрегант. Его эффективность сохраняется при приеме средних (325 мг в сутки) и малых (20—100 мг в сутки) доз при меньшем объеме побочных эффектов. Лечение аспирином позволяет уменьшить число случаев ишемического инсульта, как первичного, так и повторного (в последнем случае – на 18 %). Однако следует воздержаться от лечения самостоятельно. Аспирин должен назначать врач, потому что при длительном применении возможет ряд осложнений: боли в поджелудочной области, обострение язвенной болезни, желудочно-кишечное кровотечение.
К более редким, но тяжелым осложнениям относится кровоизлияние в мозг. Врач подберет индивидуальные дозы аспирина с учетом показаний к его применению, при отсутствии противопоказаний – с учетом особенности заболевания и степени риска инсульта.
Курантил, по данным проведенных в Европе крупных контролируемых испытаний, эффективен для предупреждения первичных и повторных ишемических инсультов, в том числе, когда его применяют вместе с аспирином. Как было доказано, применение одного только курантила снижает число случаев повторного ишемического инсульта на 16 %. Его эффективность равна эффективности аспирина, но по сравнению с ним, курантил не увеличивает число осложнений со стороны желудочно-кишечного тракта и не вызывает желудочно-кишечные кровотечения и мозговые (внутренние) гематомы. Основной жалобой пациентов является головная боль, которая проходит при более длительном приеме курантила. Курантил особенно показан при нестабильном течении артериальной гипертонии с частыми кризами, при язвенной болезни, бронхиальной астме, для пациентов с высоким риском кровотечения, при непереносимости и аллергических реакциях на аспирин, а также при различных заболеваниях печени с одновременным и последующим нарушением функции печени (печеночная недостаточность разной степени).
Дозы курантила с целью профилактики инсульта применяют средние (225 мг в сутки – по 75 мг 3 раза в день) или высокие (300 или 400 мг в сутки) дозы, т. е. такие, какие назначает врач, учитывая особенности организма пациента. Например, при таких проблемах сердца, как стенокардия, острый инфаркт миокарда, атеросклероз артерий сердца, тяжелые нарушения сердечного ритма, сердечная недостаточность, назначение курантила требует согласования с кардиологом. У людей с низким содержанием давления в крови назначение этого препарата нежелательно, хотя в очень исключительных случаях в индивидуальных дозах курантил может назначаться под строгим контролем лечащего врача и кардиолога.
Таким образом, изменение образа жизни, лечение заболевания, которое является фактором риска инсульта, и применение аспирина или курантила, позволяет предупредить нежелательные осложнения, сохранить здоровье и умеренное психологическое состояние. Главное, необходимо выполнять назначения лечащего врача, приходить на приемы, консультироваться и обследоваться во время курса лечения.
Эффективным методом предупреждения инсульта выступает хирургическая реконструкция трахиоцефальных сосудов, которая проводится по строгим клиническим показаниям. Показания к операции определяются индивидуально в ходе обследования сосудов, решение принимается ангиохирургом. Оперативное вмешательство проводится в специализированных ангиохирургических или нейрохирургических стационарах.
Степень хирургического риска обязательно учитывается при операции. Имеют значение: возраст, тяжесть и распространенность поражения других артерий, питающих головной мозг, наличие заболеваний сердца, уровень артериального давления и другие факторы, являющиеся существенными при определении степени риска операции. Принимается во внимание не только фактор изменения просвета крупного сосуда из-за атеросклероза, но и патологическая извитость сонных артерий, которая может быть также показанием к хирургической реконструкции. В случае если имеющийся изгиб или петлеобразование сонной артерии приводит к значительной недостаточности кровоснабжения головного мозга, что может завершиться инсультом, назначается операция на сосудах. Поражения крупных сосудов, питающих головной мозг, не всегда требуют хирургической корреляции, по мере уточнения состояния сосудов решается вопрос о выборе между терапевтическими или хирургическими подходами лечения.
При уточнении показаний именно к операции больному и его родственникам обязательно предоставляется полноценная информация о преимуществе и риске оперативного вмешательства. Дается заключение о том, на основании какой причины рекомендуется данный метод лечения. Пациент должен сделать самостоятельный свободный выбор и принять обдуманное решение. Если решено временно воздержаться от хирургического метода лечения, то всегда есть возможность вернуться к обсуждению этого вопроса впоследствии. Эти действия применимы при малоэффективной или вообще неэффективной консервативной, т. е. медикаментозной терапии. В этом случае приходится тактично и осторожно вновь возвращаться к обсуждению вопроса об отложенной ранее операции.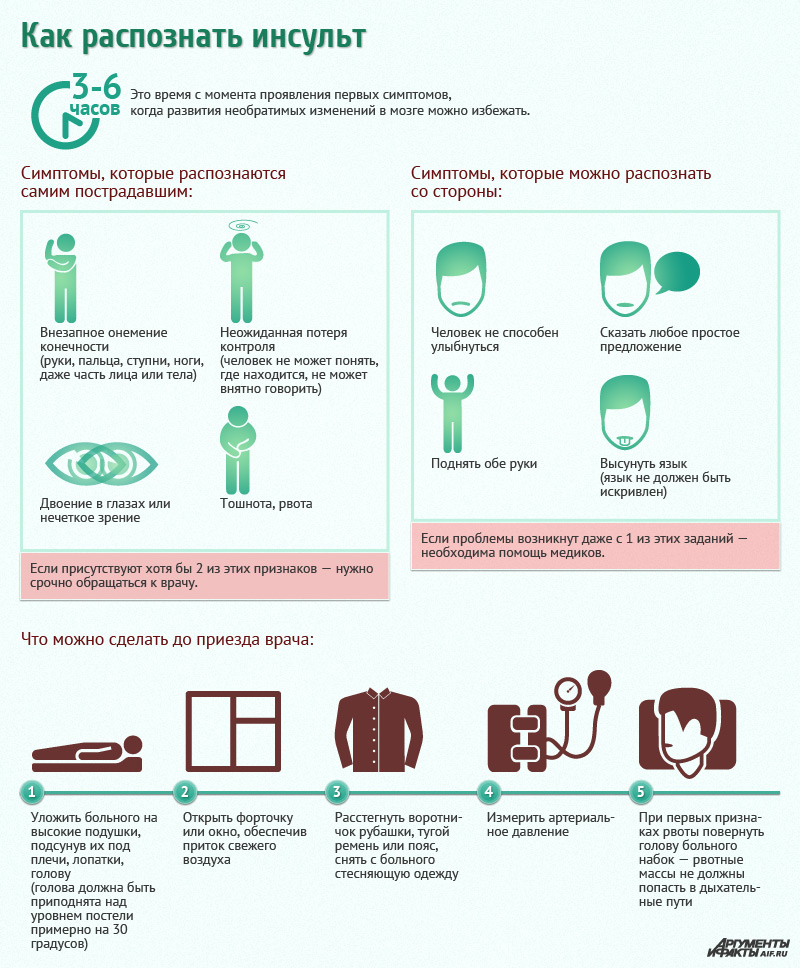
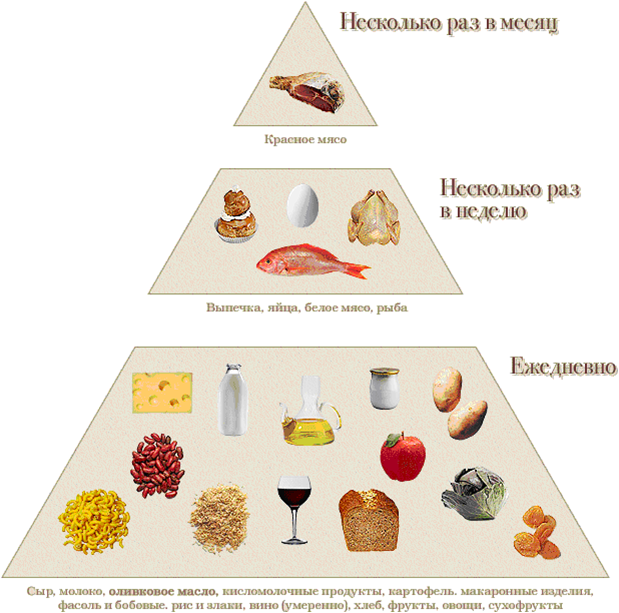
Таким образом, методы первичной профилактики инсульта, с одной стороны, общие, а, с другой – крайне индивидуальны и зависят от результатов проведенного обследования по алгоритму. План лечения по предупреждению заболевания составляется лечащим врачом и корректируется по мере изменения состояния пациента. Очень важно знать, что даже высокая степень риска инсульта не является фатальной. Правильные и своевременные меры профилактики значительно снижают риск развития инсульта, огромную роль играет рациональное питание.

Неуклонное совершенствование методов лечения находится в постоянном развитии. Болезни и патологические процессы, в частности, которые считались в прошлом неизлечимыми и неизбежными, в настоящее время отступают и встречаются реже, и в основном в более легких и стабильных пределах. Это в полной мере относится и к инсульту, с которым необходимо бороться и можно справиться.